编者按:随着社会的老龄化,退行性病变二尖瓣返流(Degenerative Mitral Regurgitation,DMR)已经成为目前最常见的瓣膜性心脏疾病。有症状的重度DMR应当尽早接受外科手术,已经是大家的共识;但由于缺乏随机对照的临床试验,对于无症状重度DMR患者的最佳治疗措施争议还比较大,相关的临床研究结果结论迥异,临床策略模糊。目前,主张手术者建议早期进行预防性修复成形术,而反对者提出应进行药物治疗密切随访观察,要慎重手术。对于无症状重度DMR,我们究竟应该采取何种策略?
正方观点:无症状重度DMR应该果断手术干预
药物治疗的局限性
虽然血管紧张素抑制剂对防止DMR进一步发展有一定的作用,临床试验也提示β受体阻滞剂可以保护心室功能,但这些药物目前尚不能代替外科手术。无症状重度DMR药物治疗的预后比较差 ,每年的猝死率为0.8%,是普通人群的2倍。死亡率与DMR的严重程度直接相关,瓣口返流面积大者(Effective Regurgitant Orifice,ERO≥40 mm2),较普通人群和瓣口返流程度轻者死亡率高,中度DMR的年死亡率约3%,而重度者的年死亡率为6%;重度DMR患者,心源性死亡、心力衰竭和心房颤动等心脏事件的发生率每年大约为10%(图1)。
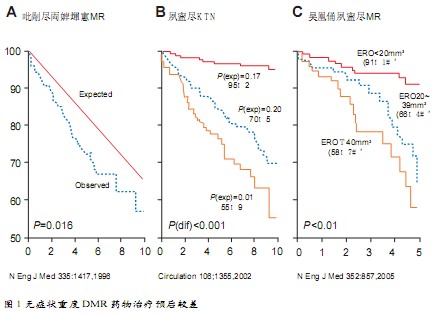
诉诸手术几乎不可避免
50~59岁无症状的重度DMR患者,每年约7%~10%达到外科手术适应证;在60~69岁年龄组,重度DMR者每年死亡或需要外科手术率为10%~30%,平均每年约20%。确诊后10年,90%的患者死亡或进行外科手术,只有少数严重器质性DMR患者仍然存活或没有手术,因此重度DMR不是是否需要手术,而是什么时间手术最好的问题。尽早手术可以减少意外风险,延长生存时间。
I类适应证患者的预后
I类手术适应证包括有明确症状的患者、EF≤60%者及左心室收缩末期直径≥40 mm者,虽然外科手术可以缓解症状,但风险比较大,手术死亡率和手术后的远期死亡率都显著增高,与没有症状或仅有轻度症状者相比较总体死亡率增加80%(图2)。EF < 60%虽然并没有使手术死亡率增加,但EF < 50%者远期死亡率增加180%,EF为50%~59%者死亡率增加80%, 业已证明术前EF降低是手术后死亡的独立危险因素,即便是瓣膜修复术后,左心室功能障碍也往往会继续存在。最新的远期生存资料显示左心室收缩末期直径≥40 mm也使术后死亡率增高,因此不管是哪一种I类外科手术适应证,都不是最好的手术适应证和手术时机,都存在使术后死亡率增高的问题。
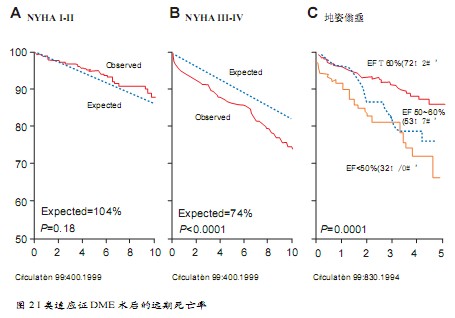
瓣膜成形术的可行性
绝大部分DMR患者的瓣膜修复成形是可行的,且不受年龄限制。瓣膜成形因保留了正常的瓣膜-心室连接和相互作用而有助于改善左心室功能,进一步延长患者的预期寿命、降低并发症的危险。无症状或仅有轻度症状者瓣膜修复成形术的死亡率只有0.5%~1%,EF≥60%者术后的远期生存率也与普通人群无差别。
随着瓣膜修复成形技术的发展,腱索缩短术的应用在减少,而人工腱索或腱索转移进行瓣膜悬吊日益增多,加上常规使用成形环以及术中食道超声评估成形的合适程度,增加了成形的成功率,减少了再次手术率。在大的心脏外科中心,DMR成形率达到90%以上,术后二尖瓣狭窄复发或需要再手术率很低,术后10年复发或再手术率大约5%~10%,低于生物瓣膜,与机械瓣相当;并且再次成形的临床效果也很好。微创技术瓣膜修复成形,如胸腔镜或机器人技术,对风险和效果的影响尚待进一步观察。总之,一流的瓣膜病中心成形率高、成形效果好、手术风险小,为无症状重度DMR早期进行瓣膜修复成形提供了保障。
早期手术的研究证据
随机临床实验并不是比较治疗效果唯一的途径,也并不适合所有的治疗方法。与药物治疗相比,外科治疗的优势可以通过比较两种治疗后患者风险减少随时间变化的趋势来进行评估,从欧美国家多中心的临床观察看,无论是直接比较还是生存率随时间变化曲线,早期外科手术都能显著减少无症状重度DMR患者的死亡率和致残率。
反方观点:无症状重度DMR手术干预有待商榷
手术治疗并非不可避免
主张进行早期手术的主要论据是无症状重度DMR会不可避免地发展到外科手术适应证阶段,然而在Kang等的非随机性临床试验中,随访5年和7年,患者健康生存而没有达到手术适应证者分别是76±3%和67±4%;Rosenhek等随访2年、4年、6年和8年的无症状、无新发心房颤动和无肺动脉高压生存率分别是92±2%、78±4%、65±5%和55±6%;至少从中期随访结果看,外科手术并非是不可避免的(图3)。

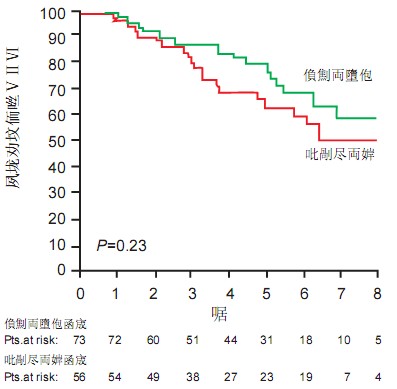
术前预测尚不完善
大量的研究显示DMR二尖瓣修复成形的效果优于人造瓣膜置换,因而强调预防性手术仅仅适用于成功修复成形的可能性≥90%的患者,由于食道超声可以比较精确的了解退行性病变二尖瓣返流的性质和严重程度,而修复成形的可能性取决于这些超声所见,人们可能会认为预测成功修复成形的可能性就比较简单,然而,实际上并非如此。首先,外科专家是不确定因素,即使二尖瓣病变适合进行修复成形,在有些心脏中心也不一定就进行修复成形。Iung等进行的欧洲心脏病调查显示由于缺乏二尖瓣成形手术专家的原因不进行成形而实施瓣膜置换的比例达到32.5%;此外,超声专家也不一定就能对二尖瓣病理特征进行精确定性,即使超声专家用新一代的三维食道超声,也可能会漏诊瓣叶中部(A3、P3)和侧部(A1、P1)病变,因此对二尖瓣病变的可修复性术前并不都是可以精确预测的。
在Rosenhek等的多中心试验中,虽然所有心脏中心都有一流的影象学和外科专家,但术前被认为是可以修复成形的瓣膜病变,实际上只有83%成功进行了成形;在Kang等的预防性外科手术组,只对预测可以进行修复成形的患者进行手术,也只有94%的患者成功修复成形。
美国胸心外科医生协会的成年心脏病数据库等更大组的资料显示,2000年1月-2007年12月,单纯性二尖瓣返流手术的患者只有69%是修复成形术; 2001年欧洲心脏协会的调查表明二尖瓣返流手术中只有46.5%是修复成形术。也就是说即使是在一流的心脏中心,也有将近20%预防性手术的患者最终进行的是二尖瓣置换术,而瓣膜置换的相对风险高、远期效果差。因此,对于没有症状、不够手术适应证的患者来说,承担手术的这些风险是不合理的。
二尖瓣成形术的并发症问题
最近美国胸心外科医生协会的成年心脏病数据库资料显示(2000-2007年),28140例单纯性二尖瓣返流成形术的死亡率是1.2%,但计划成形而实际上行人造瓣膜置换术的死亡率却高达3.8%。
医院的手术量影响二尖瓣成形的成功率和手术的死亡率,Gammie等对美国胸心外科医生协会数据库的13614例选择性瓣膜手术进行了回顾性分析,在手术量比较小的单位(每年1~35例),手术死亡率为3.08%,而手术量大的单位(每年超过140例)死亡率则为1.1%;相反,在手术量比较小的单位,二尖瓣成形率只有48%,而手术量大的单位成形率超过77%;手术量比较小的单位比较高的二尖瓣置换率及其相应的死亡率增加至少在某种程度上可以解释为什么手术的总体死亡率会比较高。
大部分进行预防性手术的患者可以在密切随访下观察5~10年而不需要手术。鉴于缺血性脑血管意外对生活质量影响和可能引起的死亡,如果预防性手术发生这些并发症就特别值得关注。Russo等回顾性分析了1344例单纯性二尖瓣返流手术的患者,其中修复成形897例、机械瓣置换231例、生物瓣置换216例,手术早期(30天内)缺血性脑血管意外发生的危险率与普通人群相比是41,不同手术方式之间无显著差别;术后中期(30~180天),相对危险率在各组仍然比较高(1.7),180天后危险率接近普通人群的水平;其中二尖瓣成形术早期缺血性脑血管意外的总体发生率是2%,特别需要指出的是脑缺血症状能完全治愈的只有18%。 Avierinos等报道二尖瓣脱垂患者的缺血性神经系统并发症相对危险率是2.2,这种危险至少部分是由于心脏外科手术和心房颤动。因此,外科手术后脑血管意外的危险性显著高于不手术的密切观察。
不管出于何种原因,如果患者没有进行二尖瓣成形而是采取了人造瓣膜置换,会额外增加手术并发症,如抗凝不当出血和心内膜炎,与瓣膜置换相关的并发症发生率为每年1%~2%。
二尖瓣成形未能做到一劳永逸
主张早期手术者把二尖瓣成形看成是DMR最终和永久性治疗方案,然而,即使是在最好的心脏中心显然也难以实现这一目标。目前有系列超声检查的术后返流复发的随访资料有限,但仅仅把再次手术作为返流复发的唯一指标会低估成形的失败率。Divid等报道1981-2001年701例二尖瓣成形术,并对前叶、后叶和双叶脱垂进行比较,术后12年的生存率是75±5%,不同病变部位之间无显著差[下一页] [1] [2]