康春松 李朝军
山西医科大学;山西省医学科学院·山西大医院
前言
瓣膜狭窄是一种常见的心脏疾病,是心血管病发病和致死的一个重要的原因。超声心动图已成为评估脉瓣狭窄严重程度的标准检查手段,心导管检查不再推荐常规使用。因此,规范化的超声心动图检查和报告至关重要。本文的目的是简要的介绍超声心动图评价瓣膜狭窄的方法,包括数据采集、测量和评估瓣膜狭窄严重程度的具体细节。
主动脉瓣狭窄
主动脉瓣狭窄的病因和解剖
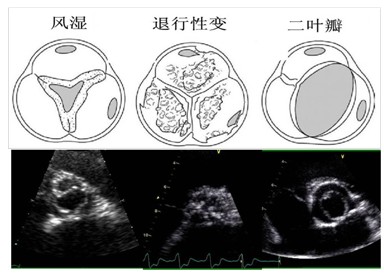
主动脉瓣狭窄的最常见的病因是:①风湿性瓣膜病②瓣膜退行性变并钙化③二叶主动脉瓣合并钙化 (图1)。
如何评估主动脉瓣狭窄
(1)射流速度
对于一个患者,主动脉瓣最高的血流速度通常是恒定不变的。因此,优质的频谱和获取最大射流速度的位置至关重要。一般通过多切面检查窗获取最大射流速度。角度矫正一般无效,因为射流方向的不可预知。在获取频谱多普勒时要注意增益、滤波等因素的影响。另外,频谱形态对判断狭窄程度有一定的帮助(图1)。彩色多普勒对判断二尖瓣返流方向有用,但对主动脉瓣狭窄无意义(图2)。通常窦性节律下需取3个或更多心动周期的平均值, 心律失常时至少取连续5个心动周期。
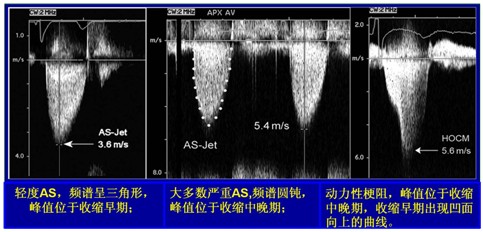
图1
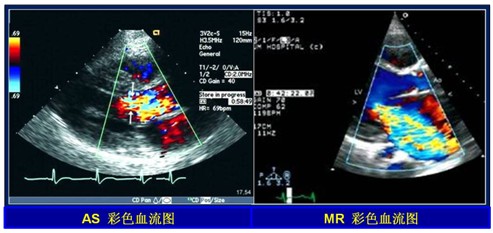
图2
(2)平均跨瓣压差
收缩期左心室和主动脉之间压力差,是另外一个测量狭窄程度的指标。利用简化的伯努利方程(ΔP=4v2)可获取峰值压差和平均压差。峰值压差通过射流速度得出,但平均跨瓣压差发生于整个收缩期,具有潜在的优势。平均跨瓣压差通过计算射血时期瞬时压差平均得出,大多超声仪器描记速度曲线进行自动测量。需要注意的是,平均压差是压差的平均值,不能通过计算平均速度得出(图3)。
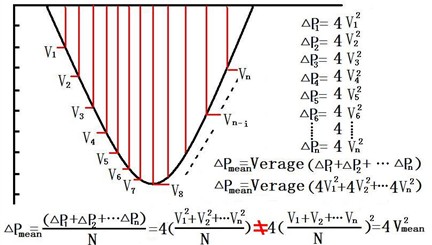
图3
该方法的局限性:①忽略了血液的粘性损失和加速度的影响,并且认为血液质量密度为相关近似常数。②简化的伯努利方程忽略了近端速度。近端速度小于1米/秒时,其平方更小,可忽略。当近端流速在1.50~3.0米/秒时,应把近端速度带入公式:ΔP=4(v2max - v2proximal )计算最大压差。③由于速度平方和压差的关系,任何对于速度的低估,会造成压差值有更大的偏差。
(3)有效瓣口面积
主动脉瓣有效瓣口面积,是根据通过左室流出道(LVOT)和通过主动脉瓣(AV)的流量相等的原理计算的,运用连续方程:AVA×VTIAV=CSALVOT×VTILVOT得出。具体步骤如下:①用连续多普勒测量的主动脉瓣狭窄跨瓣射流速度及积分;②左室流出道直径用以计算左室流出道横截面积;③脉冲多普勒测量左室流出道血流速度时间积分(图4)。鉴于射流法和压差法的测定依赖于血流,对于一个给定的瓣口面积,速度和压差的增减随着跨瓣血流量的增减而改变。当流量很低或是非常高时,射流法和压差法使用有一定的局限性,用连续方程计算有效瓣口面积有利于临床决策。
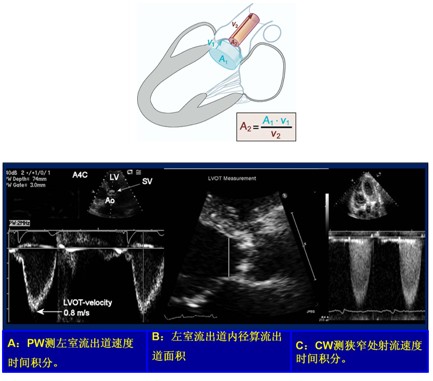
图4
连续方程有效面积法的局限性
多次测量数据和记录数据的变异性。主动脉瓣的射流和左室流出道的流速在组内和组间误差约3-4%,左室流出道的内径约5-8%,其平方就更大。②每搏量测量的前提是假设流出道是层流,有瓣下狭窄或主动脉瓣狭窄严重时,假设不成立,每搏量测量不准。③合并其他病变,如:反流。④该方法依赖血流量的变化。心功能正常时瓣口面积测量是准确的,当心功能不全时,会高估瓣口狭窄程度。
(4)平面法.
二维或三维经胸或经食道超声可获得主动脉瓣膜的解剖面积。当多普勒估测的血流速度不可靠时,平面法可能是一种可接受的替代方法。然而,当瓣膜钙化严重时时会影响孔径边缘的识别而造成面积测量法不准确。测量瓣口面积时应尽量接近瓣尖以确保测到最小孔径的面积(图5)。此外,平面法获得的是解剖面积而非有效瓣口面积,但有效瓣口面积是重要的临床预后预测因子。
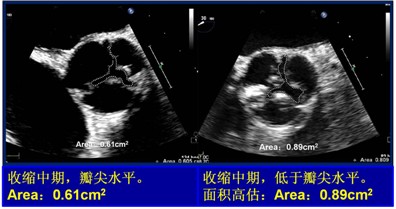
图5
影响瓣膜狭窄程度评估的合并症.
(1)伴有左心室收缩功能障碍
严重的主动脉瓣狭窄伴左室收缩功能不全时, 尽管瓣口很窄,但流速和跨瓣压差仍然很低,常见于以下三种状况:①有效瓣口面积小于1.0cm2;②左室射血分数低于40%;③平均跨瓣压差小于30 - 40mm Hg。谓之“低血流,低压差性主动脉瓣狭窄”。多巴酚丁胺负荷有助于解决上述问题,并可鉴别以下两种情况便于临床决策。①严重的左室收缩功能障碍导致患有严重瓣膜狭窄的患者表现为中度峰值流速和中度平均压差,低估瓣膜狭窄程度。这种情况下,主动脉瓣置换术将有助于改善心功能;②中度主动脉瓣狭窄伴有其他因素所导致的左室功能障碍(例如,心肌梗死或原发性心肌病)。由于左室收缩力不足以最大程度打开主动脉瓣,因此造成有效瓣口面积减低。这种情况下,主动脉瓣置换术后不能有效改善心功能。
多巴酚丁胺负荷试验后瓣膜狭窄程度的再评价:试验后依据射流速度、平均跨瓣压差及瓣口面积可以作出如下判断:A.负荷试验提示瓣口面积>1.0 cm2,提示瓣膜重度狭窄。B.试验后射流>4.0 m/s或平均压力差>40 mmHg,或瓣口面积<1.0 cm2 ,提示重度狭窄。C.缺乏收缩储备(SV或EF增幅<20%),提示手术死亡率高,即使瓣膜置换后心功能改善,但长期的预后差。
⑵左心室肥厚。
由于瓣膜的狭窄或慢性高血压通常伴随着左心室肥厚,导致形成狭小的室腔和舒张期功能障碍。对于一个给定的瓣膜,由于狭小的室腔和较低的左室每博量,即使是严重的瓣膜狭窄,其血流速度和平均压差可能比预期的都要低。这种情况下,连续方程对于瓣膜面积的计算仍是准确的。
⑶高血压。
35-45%高血压患者伴有主动脉瓣狭窄。尽管左室收缩压不影响压差和瓣膜面积的测量,但是压力负荷的增加可能导致射血分数及流量的改变,进而影响射流速度法和压差法对于瓣膜狭窄程度准确性的评估。这种情况下,连续方程对于瓣膜面积的计算仍是准确的。
⑷主动脉瓣返流.
约80%的主动脉瓣狭窄患者伴有主动脉瓣返流。通常轻或中度返流,对于主动脉瓣狭窄程度的评估影响不大。在严重反流患者中, 最大流速梯度、平均跨瓣压差和瓣膜面积的测量仍然是准确的。然而,因为它具有极高的跨瓣流量,其最大速度、平均梯度会高于预期。在这种情况下,会造成瓣膜狭窄程度的高估。例如,中度的主动脉瓣狭窄伴有中度的主动脉瓣反流被认为是严重的瓣膜疾病。
⑸二尖瓣疾病.
二尖瓣疾病:二尖瓣反流是主动脉瓣狭窄常见的合并症。二尖瓣反流一般不影响对主动脉瓣狭窄程度的评估,除了以下两种情况:
A、重度主动脉瓣狭窄患者合并重度二尖瓣返流,过低的血流量导致低的压力梯度,会高估主动脉瓣瓣口面积。这种情况下平面法较准确。
B、高速的二尖瓣返流射流速,心尖切面把高速的二尖瓣返流射流速误判为主动脉瓣狭窄的射流。可以通过CW鉴别,二尖瓣返流持续时间较主动脉瓣狭窄长,从MV关闭到MV开放。
⑹高心输出量.
高心输出量的患者,如血液透析、贫血、主动脉瓣瘘或其他一些高流量的状态下,高的压力梯度,导致把轻中度主动脉瓣狭窄误判为重度(频谱特点:收缩早期达峰有利于鉴别。
如何对主动脉瓣狭窄进行分级
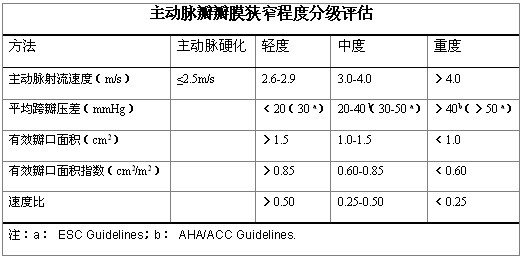
对主动脉瓣狭窄严重性最好的描述是最大流速、平均压差和连续方程瓣膜面积的具体数值。然而, ACC /AHA和ESC所提出的指南中将主动脉瓣狭窄的严重程度分类为轻度、中度或重度以指导临床决策。需要指出的是在评估瓣膜性心脏病的患者时,所采取的截断点应当相当谨慎。不能仅仅依靠某一种单一的计算数字作为最终裁决。相反,强烈推荐综合考虑瓣膜有效面积、血流速度/压差、左室射血分数、流量状态以及临床资料进行最终决策。ACC /AHA和ESC针对瓣膜疾病临床决策的分类见下表。
[下一页] [1] [2]