介入治疗的选择及介入时间
基于2009年发表的TIMACS研究结果,对初始稳定的高危UA/NSTEMI患者有理由选择早期(入院12~24 h)经皮冠状动脉介入治疗(PCI),而不是延迟PCI;对非高危患者,延迟PCI也合理(Ⅱa/ B)。新指南关于UA/NSTEMI患者治疗建议的流程图如下(图1):
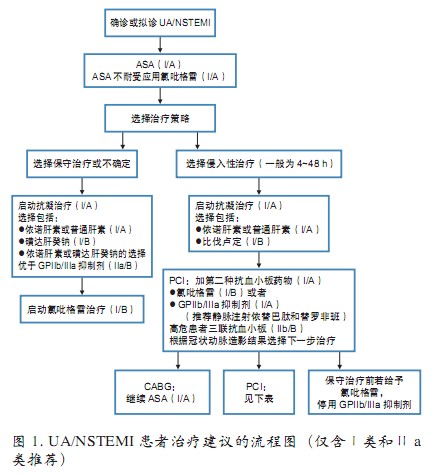
抗血小板/抗凝治疗
选择PCI的中/高危UA/NSTEMI患者应立即接受双联抗血小板治疗(Ⅰ/A)。在阿司匹林(ASA)的基础上加用的第二种抗血小板药物包括以下之一:
TRITON-TIMI38的结果表明,普拉格雷虽有优于氯吡格雷之处,但未明显减少心血管死亡和非致死性卒中,且出血率增加,不推荐常规用于血管造影前或未行PCI的患者。本届ACC更新讨论的NSTEMI患者辅助PCI的抗血小板/抗凝治疗如下(表1):
删去有胃肠道出血病史的UA/NSTEMI患者使用减小胃肠道出血复发风险的药物推荐,特指质子泵抑制剂(Ⅰ/B)。虽然大量的质子泵抑制剂影响氯吡格雷抗血小板作用的研究结果不一,但奥美拉唑(或兰索拉唑和雷贝拉唑)抑制CYP450 2C19,明显减低氯吡格雷抗血小板作用的报道高度提示其合用之风险。
药物的选择和用药时间
药物的选择和剂量以及用药时间如下:⑴决定行PCI的患者在PCI前或尽早服用负荷量噻吩吡啶类药氯吡格雷300~600 mg(Ⅰ/A),或冠状动脉解剖学明确并决定实施PCI时,应立即给予普拉格雷,不可迟于PCI后1 h(Ⅰ/B)。⑵已行PCI的UA/NSTEMI患者,ASA(只要耐受就应持续服用)+氯吡格雷75 mg/d或普拉格雷10 mg/d,双联抗血小板至少使用12个月(Ⅰ/B);若出血风险超过噻吩并吡啶类药物治疗的益处,可考虑提前停药(Ⅰ/C)。⑶冠状动脉造影等解剖学确诊前,出血风险低不准备行冠状动脉旁路移植术(CABG)计划行PCI的患者,应给普拉格雷负荷量60 mg(Ⅱb/C),维持剂量需考虑患者的体重。⑷已给予ASA和一种噻吩吡啶类药物并准备行PCI的高危UA/NSTEMI患者(包括肌钙蛋白升高、糖尿病、ST段明显压低),若出血风险不高,可给予上游GPⅡb/Ⅲa 抑制剂治疗(Ⅱb/B)(三联抗血小板)。⑸早期PCI,若出血风险不高,给予负荷量氯吡格雷600 mg,继以150 mg/d连续6日,75 mg/d维持(Ⅱb/B)。
这些推荐的证据源于CURRENT-OASIS 7试验,该研究比较大剂量和“标准剂量”氯吡格雷对UA/NSTEMI患者的潜在益处。另外,结果显示,血小板功能检测和CYP450 2C19等位基因测定有益,并强调安全性和有效性的平衡。
发生缺血事件的可能性低(TIMI评分≤2)而出血风险很大且已服用ASA+氯吡格雷的UA/NSTEMI患者,不推荐GPⅡb/Ⅲa抑制剂(Ⅲ类推荐,无益)。原有卒中或TIA病史欲行PCI时,选择普拉格雷可能有害(Ⅲ类推荐)。
对置入药物洗脱支架(DES)的患者,双联抗血小板必须维持达到12个月,甚至15个月及更长(Ⅱb/C级证据)。
合并慢性肾脏疾病或糖尿病患者的推荐
对于合并慢性肾脏疾病的UA/NSTEMI患者,应估计肌酐清除率(Ⅰ/B),调整肾脏清除的药物剂量;使用造影剂需接受水化疗法(Ⅰ/B );采用造影剂量/肌酐清除率比值估计造影剂的最大剂量,以不增加造影剂肾病风险为佳(Ⅰ/B);轻(Ⅱ级)、中(Ⅲ级)度肾病患者可行介入治疗(Ⅱa/ B)。
对于合并糖尿病的UA/NSTEMI患者,以胰岛素控制血糖<180 mg/dl,避免低血糖的发生(Ⅱa/ B)。